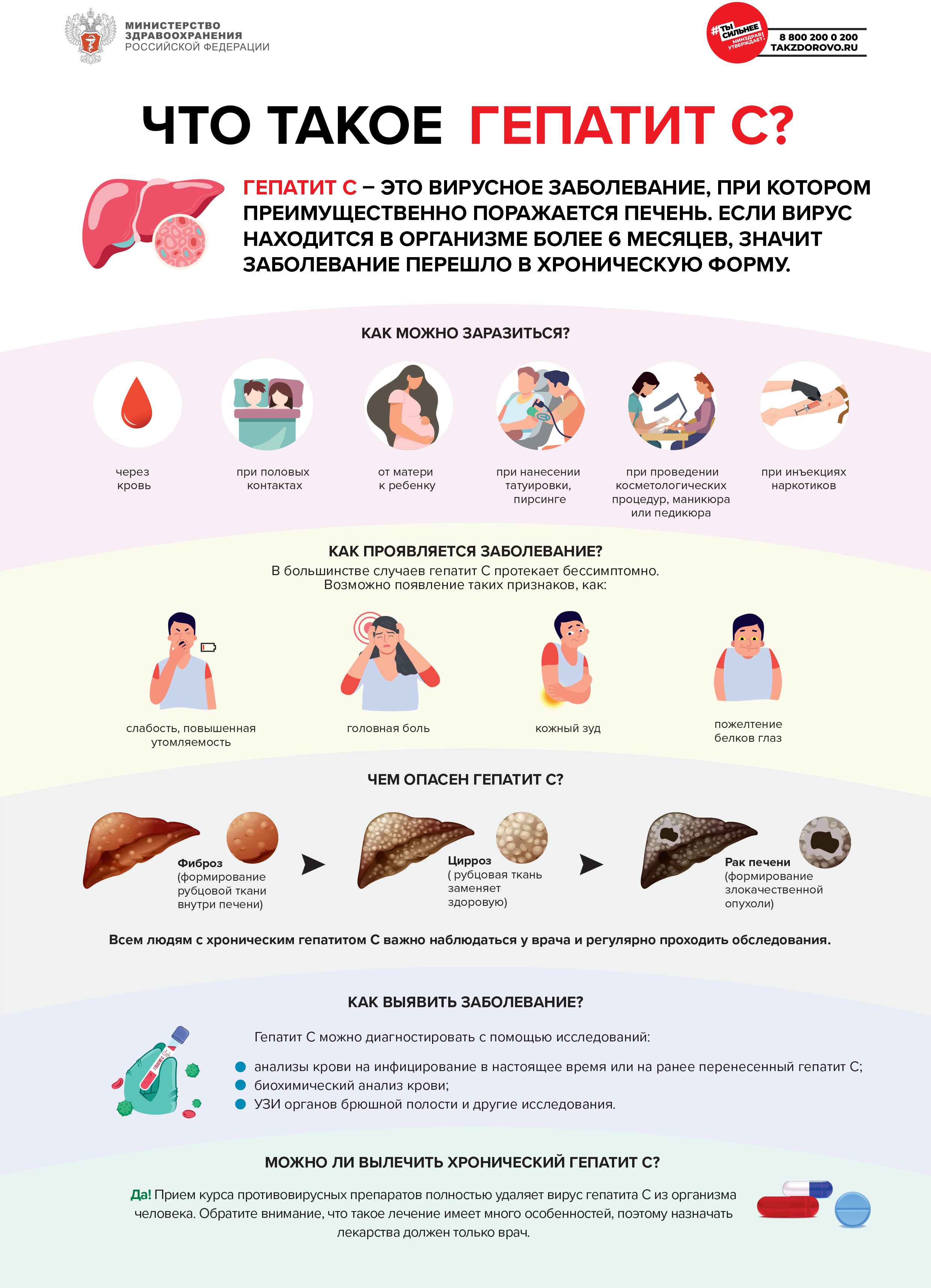
Вакцинация – эффективная мера профилактики полиомиелита.
Вакцинация проводится в соответствии с национальным календарем профилактических прививок, утвержденным приказом Министерства здравоохранения Российской Федерации от 6 декабря 2021 г. № 1122н.
Вакцинация проводится по схеме:
- 3 месяца – 4,5 месяца – 6 месяцев,
- Ревакцинация – в 18 месяцев, 20 месяцев и в 6 лет.
Три вакцинации и первая ревакцинация проводятся инактивированной вакциной, а последующие ревакцинации – живой.
Полиомиелит опасное для жизни инфекционное заболевание, вызываемое энтеровирусами.
Источник инфекции больной полиомиелитом человек или носитель вируса.
Путь передачи преимущественно фекально-оральный, реже воздушно-капельный.
Инкубационный период колеблется от 4 до 30 дней, чаще 6 – 21 дней.
Полиомиелит может проявляться по-разному: от бессимптомного носительства до тяжелых паралитических проявлений.
Симптомы
Среди первых симптомов полиомиелита лихорадка, слабость, головная боль, тошнота и рвота, боли в конечностях.
В тяжелых случаях в процесс вовлекаются нервные клетки и наступают параличи.
Наиболее подвержены заболеванию дети:
- не привитые против полиомиелита,
- получившие менее 3-х прививок против полиомиелита,
- привитые с нарушением сроков вакцинации.
Осложнения
Ателеказы легких, пневмония, сердечная недостаточность, желудочно-кишечные расстройства, парез кишечника и мочевого пузыря.
Параличи имеют стойкий характер и сопровождаются атрофией мышц и ортопедическими осложнениями – остеопорозом, переломами, сколиозом, нестабильностью суставов.
Больной может погибнуть от дыхательной недостаточности, вызванной параличом дыхательных мышц.